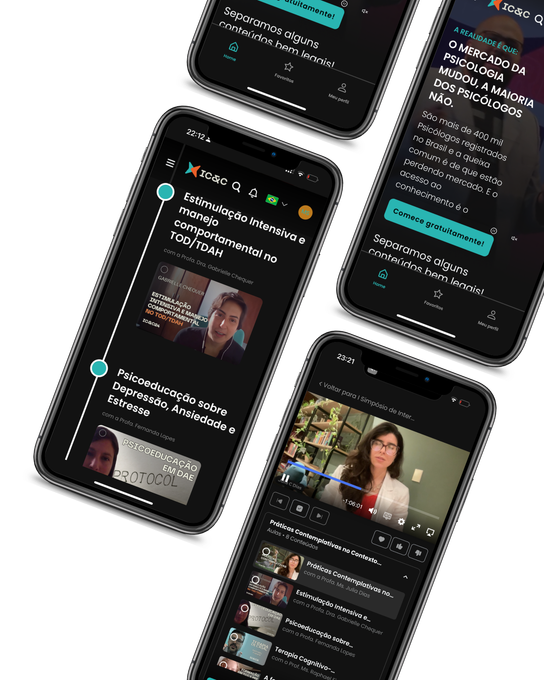
O dilema frequente de profissionais das áreas Cognitivas e Comportamentais:
⚠️ Como se manter atualizado diante de um mar de informações não confiáveis e onde buscar conteúdo para o aprimoramento de suas competências
Criamos um ecossistema de conteúdo de atualização, com formação básica à avançada, diálogos, entrevistas, comunidade e muito mais.
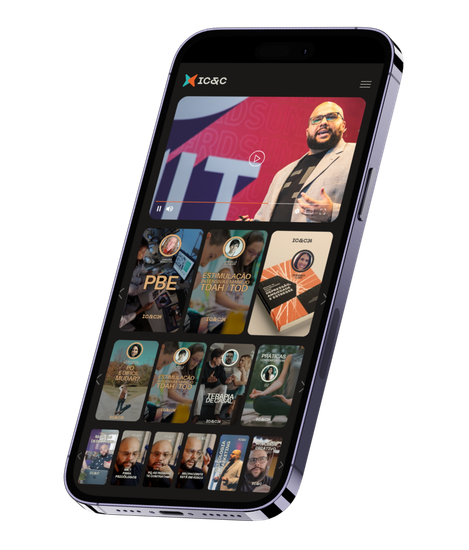

Nosso stream com centenas de horas de conteúdos sobre nosso ecossistema, na versão gratuita e também em nossa Formação Permanete
Nossa formação continuada
A neurociência e a ciência cognitiva & comportamental
evoluem
constantemente, deveria ser o mesmo com você,
não é mesmo?!
Por isso, criamos um ecossistema de conteúdo de atualização, com formação básica à avançada, diálogos, entrevistas, comunidade e muito mais. Uma formação continuada em Neuropsicologia, Intervenções Cognitivas & Comportamentais e crescimento da carreira.
Conteúdos de ponta, gratuitos!
Mas sempre é assim, tudo é pago? Não... não precisa pagar nada pra começar a estudar hoje mesmo. Temos centenas de horas de conteúdos gratuitos para você começar agora mesmo, e desenvolver sua carreira. Fazemos isso pois acreditamos fortemente que o conhecimento é libertador e transformador, sobretudo, deve ser acessível!
🎥 Qualidade de cinema!
Usamos equipamentos de áudio e vídeo de cinema para os conteúdos da formação permanente.
Sabemos que isso é essencial para a transmissão de conhecimento e aprendizado da nossa comunidade!
MAIS O QUE É IC&C AFINAL?
Veja os principais campos de estudo que você irá se desenvolver:

Avaliação Neuropsicológica
- Avaliação dos déficits cognitivos, comportamentais e emocionais
- Identificação de pontos fortes e fracos do funcionamento neuropsicológico
- Direcionamento das intervenções com base no perfil do paciente
Intervenções Cognitivas
- Reestruturação cognitiva
- Treinamento de habilidades de mindfulness
- Modificação de crenças disfuncionais
- Terapia racional-emotiva
Intervenções Comportamentais
- Condicionamento operante
- Exposição gradual
- Treinamento de habilidades sociais
- Técnicas de relaxamento
Terapia Cognitivo-Comportamental
- Integração estruturada das técnicas cognitivas e comportamentais
- Avaliação, formulação de caso e planejamento do tratamento
- Relação terapêutica colaborativa
- Foco na modificação de padrões disfuncionais
Reabilitação Neuropsicológica
- Restauração e compensação de funções cognitivas prejudicadas
- Integração com abordagens cognitivas e comportamentais
- Tratamento de condições como traumas cerebrais, demências, etc.
Pesquisa e Avaliação de Eficácia
- Compreensão dos mecanismos neurocognitivos
- Avaliação do impacto das intervenções por medidas neuropsicológicas
- Desenvolvimento e aprimoramento das abordagens terapêuticas
Uma empresa criada por quem ama ser Psi
Juntamos as queixas de profissionais da área junto com nossa vivência, para proporcionar o melhor do que chamamos de quadrado de sustentação: produção científica, prática clínica, supervisão e carreira.

Ferramentas para facilitar o seu dia a dia no seu desempenho, seja no consultório, na pesquisa ou em suas aulas
Manuais e escalas de avaliação
O acesso é a ferramenta ideal para sua carreira
e não só os instrumentos em si. Por isso, criamos uma curadoria dos principais instrumentos e manuais de avaliação neuropsicológica disponíveis gratuitos.
Livros digitais criados por nós
Tem coisa que não muda... Aquele livrinho sempre tem seus adeptos! Por isso criamos vários ebooks para que você possa fazer o download e ler onde e como quiser. E o melhor ---> GRATUITO! Mais uma possibilidade para você estudar agora mesmo!
por *R$95/mês
🤔 Ainda está em dúvida?
“Serviço incrível e uma ótima experiência em geral.”
Se ainda assim não tiver convencido, olha só essa condição:
Garantia incondicional da devolução de dinheiro até 15 dias, caso você entenda que não é o momento de se desenvolver.
Seu dinheiro de volta de forma automática, é só solicitar e pronto.
BORA PRO TIRA-DÚVIDAS
As perguntas mais frequentes que recebemos
Tenho certeza que uma delas pode ser a sua
Dura pra sempre?
Pra sempre é muita coisa, mas por sempre que o IC&C existir sim. Por isso o pagamento é mensalidade sem comprometer o cartão, tipo Netflix mesmo.
Posso confiar sendo barato assim?
Caso ainda esteja desconfiado é só entrar, ver e caso não goste pedir o dinheiro de volta de forma automática. Por outro lado estamos falando de profissionais apaixonados pela transmissão do conhecimento e principalmente, pelo acesso à educação de ponta.
Para quem é esse curso?
Prioritariamente para Neuropsicólogos, Psicólogos e Psiquiatras.
Tem certificado?
Todas as trilhas de conteúdos que forem denominadas como Curso, sim! São centenas de horas que poderão contar na sua formação complementar.
Serve de especialização?
Não. O IC&C é uma plataforma que veio para democratizar o acesso à educação de ponta, e a formação permanente surge como um desenvolvimento de carreira de altíssima qualidade com um custo x benefício incrível.
Se eu não gostar?
É só pedir o seu tinheiro de volta em até 15 dias após a compra. Oferecemos uma garantia incondicional.
Aposto que você já passou por algumas dessas situações pagando caro em cursos por aí:
Aqui não é assim!
Usamos equipamentos de áudio e vídeo de cinema para os conteúdos da formação permanente.
Sabemos que isso é essencial para a transmissão de conhecimento e aprendizado da nossa comunidade!
Conforto é a premissa, seja na qualidade que chega ao seus olhos e ouvidos até a praticidade de você poder assistir onde e como quiser!
Agora que já tem motivos suficientes para a sua tomada de decisão, nos vemos na formação?
por *R$95/mês
Confira mais posts em nosso blog!






Esse é um pouquinho do que acontece em nosso instagram e você pode nos acompanhar por lá. Bora?!
👉 Você conhece nossa formação permanente?
Criamos um ecossistema de conteúdo de atualização, com formação básica à avançada, diálogos, entrevistas, comunidade e muito mais.